糖尿病治療の目標
糖尿病治療の目標は何でしょうか?
 糖尿病治療の目標は、「良好な血糖コントロールを維持し、体重、血圧、脂質も良好にコントロールすることによって、細小血管症や動脈硬化症の発症・進展を阻止・抑制することで、糖尿病のない方と変わらない寿命と生活の質を保つこと」です。
糖尿病治療の目標は、「良好な血糖コントロールを維持し、体重、血圧、脂質も良好にコントロールすることによって、細小血管症や動脈硬化症の発症・進展を阻止・抑制することで、糖尿病のない方と変わらない寿命と生活の質を保つこと」です。
上記内容はご存じの方もいらっしゃると思いますが、糖尿病専門医にかかっていない方は説明されておらず、当院で初めて説明することが多いです。何のために治療しているかの目標が見えない状態では治療のモチベーションにも影響しますので、目標を知ることは大切です。
目標にもあるように、糖尿病治療では合併症の細小血管症や動脈硬化症を予防することが非常に重要です。
では、それぞれの合併症について説明していきます。
糖尿病の合併症
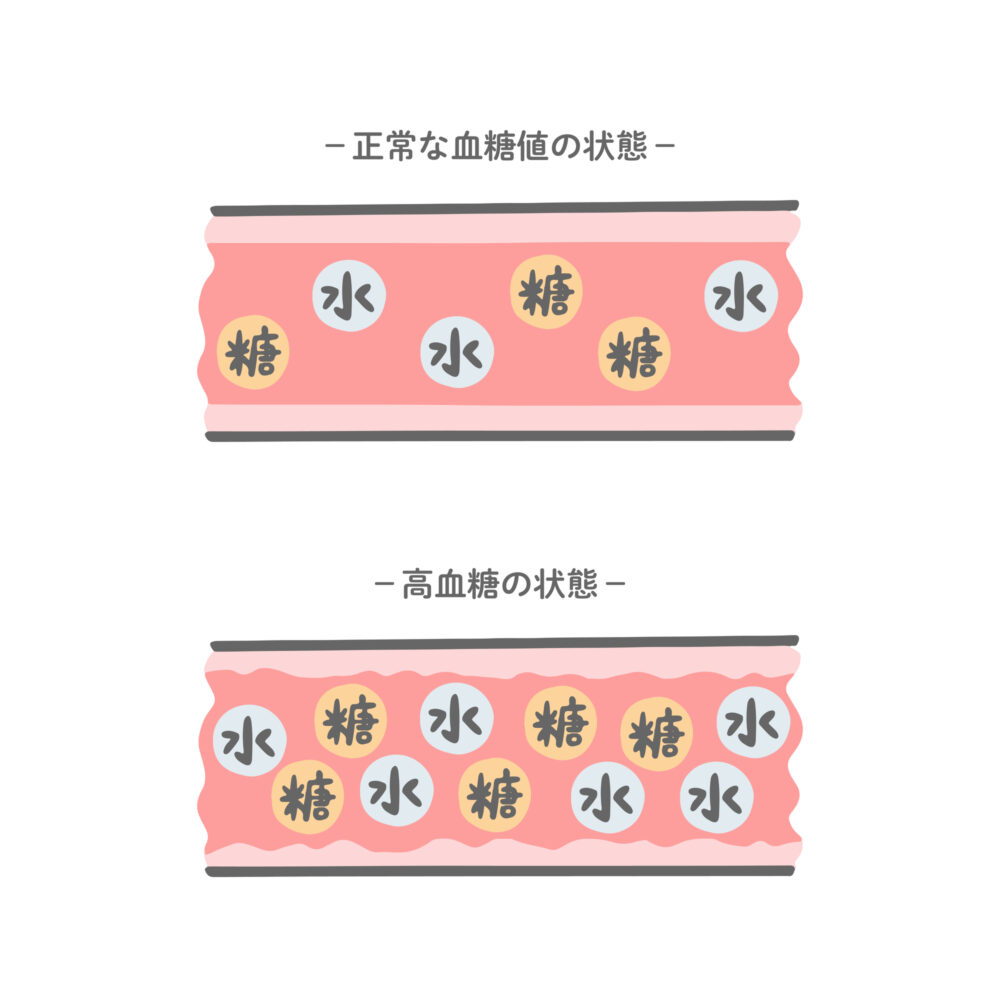 細い血管を障害する細小血管症と大きい血管を障害する大血管症に分かれております。細小血管症として、糖尿病性神経障害、糖尿病網膜症、糖尿病性腎症があり、「しんけい」、「め」、「じんぞう」の頭文字をとって「しめじ」と覚えます。この細小血管症を糖尿病の三大合併症と呼びます。大血管症は、足病変(足壊疽、閉塞性動脈硬化症など)、脳血管障害(脳梗塞、脳出血)、虚血性心疾患(心筋梗塞、狭心症のこと)があり、「えそ」、「のうこうそく」、「きょけつせいしんしっかん」の頭文字をとって、「えのき」と覚えます。また、「しめじ」と「えのき」以外にも日本人の2型糖尿病患者の多くで睡眠時無呼吸症候群を合併していたという報告があります。糖尿病や睡眠時無呼吸症候群だけでも心血管死亡リスクは上昇しますが、どちらも合併するとリスクがさらに高くなることが報告されてます。自覚症状が乏しいこともございますので、定期的に合併症の検査を受けることが大切となります。
細い血管を障害する細小血管症と大きい血管を障害する大血管症に分かれております。細小血管症として、糖尿病性神経障害、糖尿病網膜症、糖尿病性腎症があり、「しんけい」、「め」、「じんぞう」の頭文字をとって「しめじ」と覚えます。この細小血管症を糖尿病の三大合併症と呼びます。大血管症は、足病変(足壊疽、閉塞性動脈硬化症など)、脳血管障害(脳梗塞、脳出血)、虚血性心疾患(心筋梗塞、狭心症のこと)があり、「えそ」、「のうこうそく」、「きょけつせいしんしっかん」の頭文字をとって、「えのき」と覚えます。また、「しめじ」と「えのき」以外にも日本人の2型糖尿病患者の多くで睡眠時無呼吸症候群を合併していたという報告があります。糖尿病や睡眠時無呼吸症候群だけでも心血管死亡リスクは上昇しますが、どちらも合併するとリスクがさらに高くなることが報告されてます。自覚症状が乏しいこともございますので、定期的に合併症の検査を受けることが大切となります。
睡眠時無呼吸症候群についても、当院ではご自宅で検査可能で、治療も可能です。
糖尿病の細小血管症
糖尿病の細小血管症は糖尿病性神経障害、糖尿病網膜症、糖尿病性腎症です。これらについて説明いたします。
糖尿病性神経障害
 細小血管症の中で最も早く発症します。
細小血管症の中で最も早く発症します。
症状は大きく3つに分かれ、①感覚障害、②自律神経障害、③運動障害です。
感覚障害は一般的には、足指や足底から左右対称性にしびれなどの症状が出現します。進行すると足首などに拡大し、この頃から手にも症状が出現します。しびれでなくチクチク、ピリピリなどの痛みを伴う時もあり、その際は有痛性神経障害とよびます。有痛性神経障害は糖尿病以外で下肢閉塞性動脈硬化症や脊椎疾患による神経根症のよることもあります。
自律神経障害によるものとしては、便秘と下痢を繰り返す、勃起障害(ED)、足の発汗低下、足皮膚の乾燥・亀裂などがあります。
運動障害としては、下肢の筋力低下などがあります。
糖尿病性神経障害の治療
治療としては、血糖コントロールを良好に保つことは言うまでもなく、高血圧、脂質異常症、喫煙、飲酒なども発症・進展に関与するため治療することが重要です。神経障害に対して、エパルレスタットという内服薬が使用できますが、神経障害の程度が軽症~中等症で、糖尿病と診断されてからの期間が短い場合に限定して有効です。重症例や糖尿病と診断されてから期間が経過している場合はあまり効果が期待できません。
有痛性神経障害に対しては、リリカなどの鎮痛薬を適宜処方します。瞳孔調節障害が出現するとまぶしさを感じることもありますので、サングラスの着用が勧められます。
足の発汗低下や乾燥に対しては保湿が重要です。
また、感覚神経障害が進むと痛みなどが生じにくくなるため、気が付かないうちに足の傷を作ってしまうことがあります。足の傷から潰瘍や感染することがありますので、足に傷がないかなどをご自身で定期的に確認すること、足を清潔に保つこと、はだしを避けること、足のたこ(胼胝)や爪の水虫(爪白癬)もリスクを増大させるため適切な処置や治療をすること、ヒーターなどによる低温熱傷を避けることなどが必要です。
糖尿病網膜症
糖尿病網膜症は網膜の細い血管が傷害されることで生じます。血糖値が高い状態が続くと細い血管が徐々に詰まっていきます。網膜に栄養や酸素が届かなくなるため、網膜に新しい血管(新生血管)が生まれることで栄養や酸素を届けようとします。しかし、新生血管は非常に脆く出血しやすい血管です。そのため、新生血管が破れて網膜や眼球の中に出血が広がると網膜剥離につながったり、硝子体出血となったり視力に強い影響を及ぼします。
進行した段階でも自覚症状を認めないことが多く、網膜剥離、硝子体出血によって自覚症状が出現した時にはかなり進行しております。さらに放置しますと、最終的に血管新生緑内障で失明することがあります。重要なのは定期的に眼科を受診しつつ、糖尿病の血糖コントロールを良好に保つことが大切です。
糖尿病性腎症、糖尿病性腎臓病
典型的には微量アルブミン尿が出現し、その後顕性タンパク尿となり、最終的に腎臓の機能低下、透析へと進行すると言われていました。しかし、近年では微量アルブミン尿の増加がないにも関わらず、腎臓の機能が低下する方が多いことも報告されております。糖尿病による影響よりも、高血圧によって腎臓の機能が低下する腎硬化症や肥満、脂質異常症、高尿酸血症などの関与が大きく、典型的な経過を示さないことが多くなりました。そのため、これらを含めて糖尿病性腎臓病と呼ばれるようになりました。
進行度の目安
病期としては、アルブミン尿と腎臓の機能のeGFRで次のように分類されます。
|
尿アルブミン/Cr比 |
30未満 |
30~299 |
300以上 |
|
|
eGFR |
≧ 90 |
第1期(腎症前期) |
第2期(早期腎症期) |
第3期(顕性腎症期) |
|---|---|---|---|---|
|
60~89 |
||||
|
45~59 |
||||
|
30~44 |
||||
|
15~29 |
第4期(腎不全期) |
|||
|
< 15 |
||||
|
透析中 |
第5期(透析療法期) |
|||
一度進行すると、劇的に改善することは難しいことが多いため、治療としては今の状態よりも悪化させないことを目標に治療していくことが一般的です。
糖尿病性腎症、糖尿病性腎臓病の治療
治療としては次のようなものがあります。
- 適切な食事・運動療法で適正体重を維持する(BMI <25)
- 禁煙する
- 過度なアルコール摂取を避ける(日本酒1合、ビール500ml、焼酎110ml、ウィスキーダブル1杯(60ml)、ワイン180ml以下程度)
- 良好な血糖・血圧・脂質コントロールを維持する
- 腎機能低下による併発症の治療(貧血など)
薬物療法としては、腎臓に良い影響を与えるものが報告されており、血糖コントロールについては、SGLT2阻害薬やGLP-1受容体作動薬を積極的に使用します。高血圧に対しては、微量アルブミン尿やタンパク尿があればARBもしくはACE阻害薬を使用します。また、フィネレノン(製品名;ケレンディア)の使用も検討します。
糖尿病の大血管症
糖尿病の大血管症は、足病変(足壊疽、閉塞性動脈硬化症など)、脳梗塞、虚血性心疾患(心筋梗塞、狭心症のこと)があります。これらについて説明いたします。
足病変(足壊疽、閉塞性動脈硬化症など)
糖尿病患者様の足病変は足に感染や潰瘍を生じ、重症例では足壊疽(足が腐ったり、黒くなったりすること)、足の切断が必要となる状態です。
原因は3つあり、①神経障害性、②虚血性(閉塞性動脈硬化症などといった足にいく血流が悪いもの)、③両方が混在したものです。①神経障害性が4~6割、②虚血性が1~2割、③両方が2~3割と報告されております。
①の神経障害性は、糖尿病による感覚障害が進行すると痛みなどを感じにくくなり、気が付かないうちに靴擦れや熱傷などで足の傷を作ってしまうことがあります。痛みを感じにくく傷ができたことに気づきにくいため、初めは小さな傷だったものが重症化することがあります。
足を保湿し、足に傷がないかなどをご自身で定期的に確認すること、足を清潔に保つこと、はだしを避けること、足のたこ(胼胝)や爪の水虫(爪白癬)もリスクを増大させるため適切な処置や治療をすること、爪は深爪しない、ヒーターなどによる低温熱傷を避けることなどが大切です。
②の虚血性については、代表的なものは閉塞性動脈硬化症です。足への血流が低下することで傷の治りが遅くなり、潰瘍が治りにくくなったり、重症化したりします。さらに血流が悪くなると、壊疽(足が腐ってしまうこと)に陥ることがあります。
閉塞性動脈硬化症を評価するために、当院ではABI検査(足関節上腕血圧比)、脈波伝搬速度検査を実施しております。
脳血管障害(脳梗塞、脳出血)
脳血管障害は死因の第4位、介護となる原因の第2位ですので、発症を予防することが重要です。糖尿病があると脳梗塞のリスクがあがることが報告されており、脳出血についても糖尿病によって発症リスクがあがる可能性が指摘されております。脳出血の主な原因は高血圧ですので、血圧コントロールが重要です。
また、睡眠時無呼吸症候群も脳卒中発症リスクを2.24倍高める報告があり、糖尿病の方は睡眠時無呼吸症候群を合併されている方も多いです。睡眠時無呼吸症候群に対してCPAP治療をすることで心臓病や脳卒中を予防する可能性が報告されております。当院で検査、治療まで実施可能ですので、治療適応となった方は治療をお勧めしております。
脳梗塞リスクを評価するため当院では、頸動脈エコーを実施しております。
虚血性心疾患
 糖尿病の方は心臓病の発症頻度が2~4倍とされています。また、糖尿病発症前の境界型糖尿病の段階でも、食後高血糖(血糖スパイク)が心臓病のリスクにかかわる可能性が報告されておりますので、早期発見することが大切です。境界型糖尿病の診断は75g経口ブドウ糖負荷試験(75gOGTT)で診断し、適応があれば薬物介入も検討されます。
糖尿病の方は心臓病の発症頻度が2~4倍とされています。また、糖尿病発症前の境界型糖尿病の段階でも、食後高血糖(血糖スパイク)が心臓病のリスクにかかわる可能性が報告されておりますので、早期発見することが大切です。境界型糖尿病の診断は75g経口ブドウ糖負荷試験(75gOGTT)で診断し、適応があれば薬物介入も検討されます。
心臓病リスクを評価するため、当院では、頸動脈エコー、心電図を実施しております。頸動脈エコーは首の血管の超音波検査ですので、心臓と関係ないと思われる方もいらっしゃるかもしれませんが、動脈硬化を評価でき、頸動脈エコーの所見は心臓病、脳卒中、末梢動脈疾患(閉塞性動脈硬化症など)に関連しておりますので、推奨されます。また、心電図変化を呈した時には動脈硬化が進行していることが多いですが、頸動脈エコーは早期の段階でわかるという点も有用です。
治療
大血管症に対する治療として次のものが有効です
- 適切な食事・運動療法で適正体重を維持する(BMI <25)
- 禁煙する
- 良好な血糖・血圧・脂質コントロールを維持する
- 治療適応があれば睡眠時無呼吸症候群を治療する
薬物療法としては、心不全や大血管症に良い影響を与えるものが報告されており、SGLT2阻害薬やGLP-1受容体作動薬を積極的に使用します。





